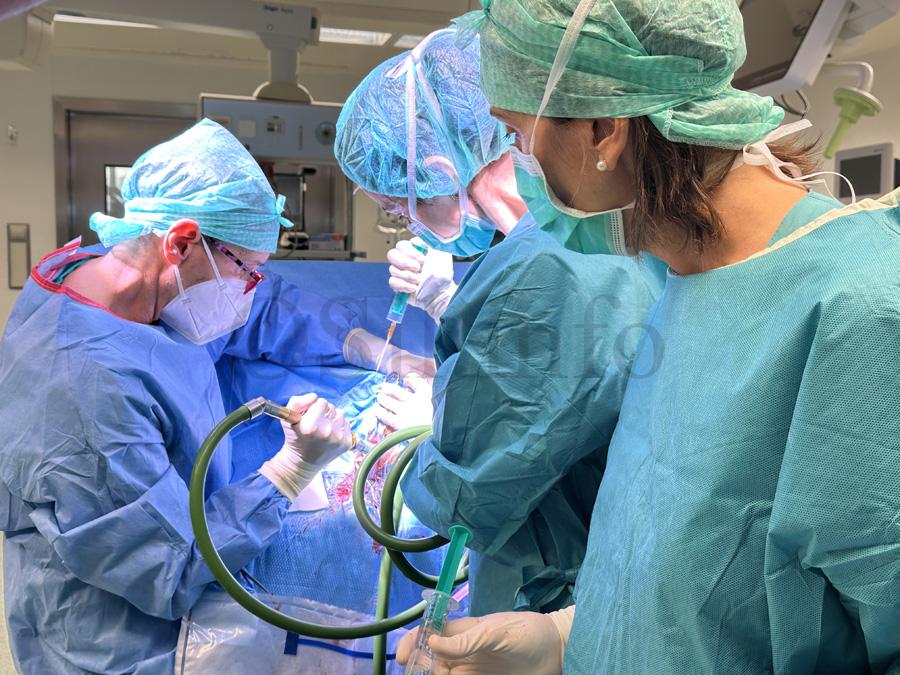
“O contacto humano, a relación clásica entre médico e paciente constitúe “a base da medicina. Temos que volver a reencontrarnos, convivir e respectarnos entre todos”. A doutora Ana Pastor Zapata, xefa do Servizo de Neurocirurxía do Hospital Universitario de Ourense, avoga por poñer o foco nesa vertente humanista da profesión, que pensa que se está diluíndo nun mundo tecnoloxizado como o actual.
Dende meniña tivo moi clara a súa vocación médica e, xa con apenas 5 anos, xogaba a realizar intervencións cirúrxicas. Formada en Medicina en Galicia, especializábase en Neurocirurxía no Reino Unido e regresaba a España no ano 2000. Tras exercer en Salamanca, decidía voltar a Galicia para achegarse á súa familia e no 2003 atopaba praza en Ourense, onde continúa dende entón.
“Fun moi ben recibida e estou encantada”, asegura nun breve parón durante unha das súas intensas xornadas, nas que intercala as intervencións cirúrxicas coas visitas aos pacientes e aos seus familiares ou cos preparativos das formacións que imparte, tanto en Galicia como no resto de España, e mesmo no exterior xa que acostuma viaxar a países como Níxer ou Mali, unha vez ao ano. Unhas viaxes, di, das que volve cambiada e “valorando moito máis o que temos aquí”.
¿Que a levou a escoller a neurocirurxía como especialidade?
Parecíame unha ciencia que estaba e segue estando chea de misterios por descubrir. Non sabemos como funciona o cerebro, descoñecemos onde están as emocións, por que somos, o que nos pasa, por que estamos tristes ou alegres. Entón, pola posibilidade de intentar resolver algúns deses misterios, paréceme sumamente atractiva, queda aínda moito por descubrir…

Dentro do conxunto dos órganos do corpo humano, ¿que é o que fai particular ao cerebro?
Que o regula todo, o físico e o emocional. De feito, os pacientes que están en coma non funcionan, aos pacientes que sofren un traumatismo craneoencefálico con hemorraxia cústalles volver a ser o que son… O cerebro controla todo o físico, pero tamén as nosas emocións e aínda non sabemos de que maneira as controla.
¿O cerebro é o que nos fai humanos?
Exacto, é o que nos dá a alma, porque somos alma e corpo. O corpo entendémolo, é dicir, eu sei por que movo este dedo, pero, ¿e a miña alma? Por que eu sinto, por que me enamoro, por que ás veces estou de mal humor… ¿por que sucede isto? Aínda non o sabemos, queda moitísimo por investigar en neurocirurxía, o cerebro aínda resulta algo moi descoñecido. Existe moita tecnoloxía, non obstante, pese a todo iso, séguenos custando entender ao noso cerebro.
Cando vostede estudaba, non sería habitual ver mulleres nesta especialidade…
Non había. Formeime no Reino Unido e, tanto aquí como alí, había pouquísimas mulleres. Hoxe, en cambio, no caso de Galicia a maioría somos mulleres. No servizo de Ourense somos tres neurociruxiás, en Vigo a xefa do servizo tamén é unha muller…
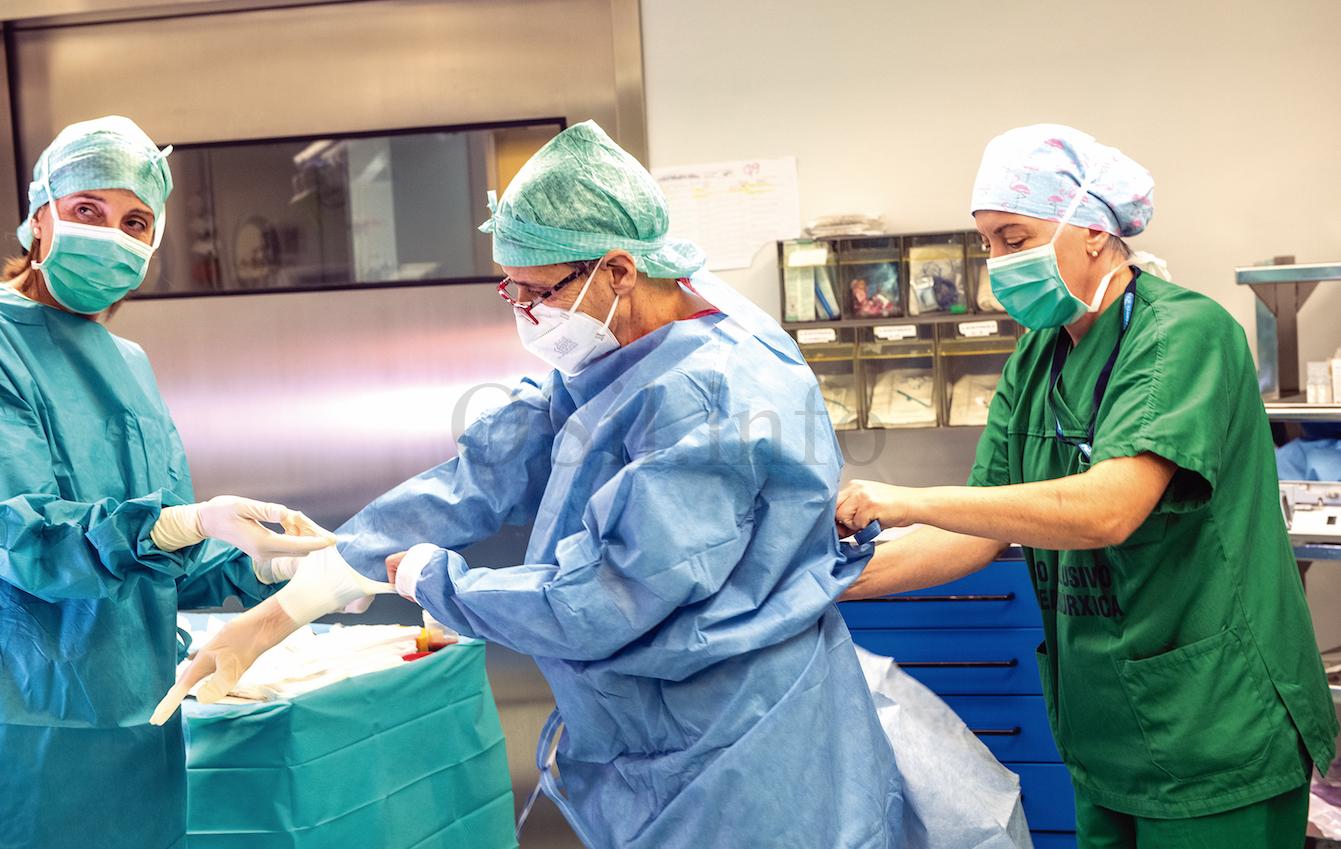
¿En que consiste o labor que realiza un neurocirurxián?
No caso do Servizo de Neurocirurxía do Hospital de Ourense operamos tanto o cerebro como a columna vertebral como a médula. No cerebro o que facemos é operar tumores, hemorraxias, hematomas, hidrocefalias, epilexia… Por poñer un exemplo, se a unha persoa lle doe a cabeza e ten migraña vai ao neurólogo, pero se lle doe por un tumor cerebral, entón acode a un neurocirurxián para que lle quitemos o tumor. É dicir, o noso labor nese caso é a exérese (escisión cirúrxica) e tratamento de masas no cerebro, que poden ser un tumor, unha hemorraxia…
¿Cantos profesionais conforman actualmente o servizo no CHUO?
Somos sete neurocirurxiáns.
¿Considera que é unha cifra dimensionada?
Si, na actualidade si. Contamos con neurocirurixiáns xerais e despois temos algúns dedicados a máis dunha especialidade. Por exemplo, hai un dedicado á cirurxía esperta, outro á cirurxía de hipófise, á base do cráneo… Digamos que, á parte das patoloxías máis frecuentes, temos neurocirurxiáns dedicados a unhas determinadas patoloxías.
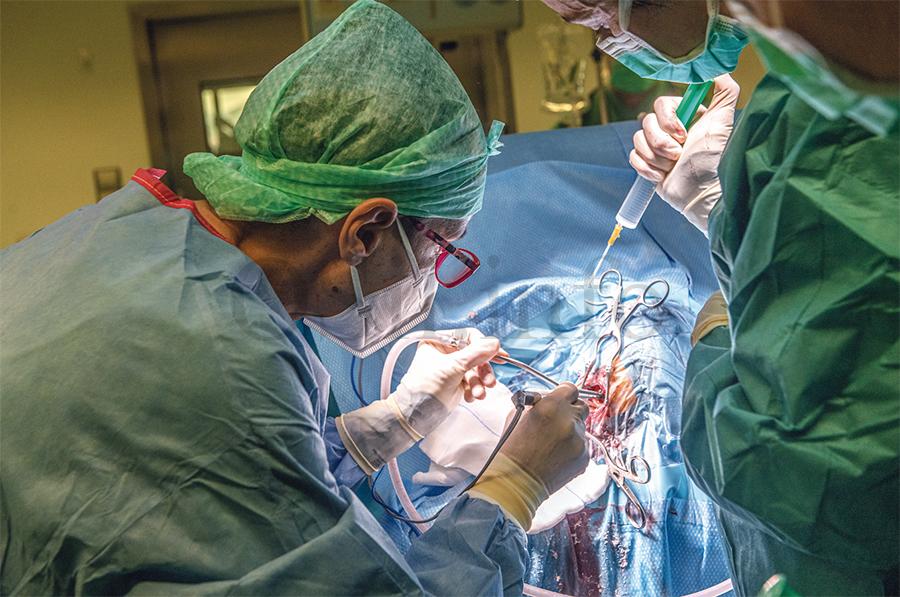
E o labor dos neurocirurxiáns está vinculado ou interrelacionado co doutras especialidades médicas.
Si, con anestesia, coa enfermería, coa neurofisioloxía… De feito no hospital de Ourense temos a gran sorte de contar cun Servizo de Neurofisioloxía que nos apoia moito en quirófano. ¿Que é o que fan? Se eu opero un tumor, que está cerca da área que move o corpo, pois eles monitorizan e dinme: coidado, doutora Pastor que está moi preto desta parte do cerebro, non se achegue moito que pode producir unha debilidade no corpo. Polo tanto, a neurofisioloxía, os neurólogos, os anestesistas, os rehabilitadores… estamos relacionados con moitísimas especialidades. E, despois, xa no caso dos pacientes que se atopan ingresados, tamén estamos relacionados con medicina interna. Realmente estamos vinculados con todos os servizos.
¿Como ten evolucionado a neurocirurxía nos últimos anos?
De maneira impresionante dende o punto de vista tecnolóxico. Iso ten constituído un avance formidable. Hoxe en Ourense dispoñemos de neuronavegación, que é como un GPS cando operamos, que nos permite identificar os tumores, por exemplo, no cerebro de maneira máis segura, acertando moito máis o lugar onde se atopa ese tumor e danando menos as estruturas cerebrais, o que supuxo un gran avance para diminuír as secuelas dos pacientes. Nós en Ourense, dende o punto de vista tecnolóxico, temos avances no bloque cirúrxico, dispoñemos dun TAC intraoperatorio de última xeración, tamén temos monitorización intraoperatoria. E, ademais, solicitei unha ecografía intraoperatoria. Polo tanto, si, contamos con moita tecnoloxía que nos aporta, sobre todo, seguridade para o paciente. Operamos máis seguros porque esa tecnoloxía axúdanos a atopar o camiño cara o tumor e permítenos realizar unha apertura ao cerebro moito máis pequena.
Agora mesmo pode dicirse que o Servizo de Neurocirurxía de Ourense está a un bo nivel no ámbito estatal…
Si, podemos presumir del. Fáltanos o que antes comentaba, a ecografía intraoperatoria, pero si estamos nese nivel. E, en canto a profesionais, tamén, os médicos de aquí formáronse todos vía MIR, é xente nova, entusiasta, traballadora, con innovación e que está moi ao día, que se van preparar e, de feito, moitos destes profesionais xa van a outros hospitais a formar a outros médicos.

¿Pensa que as enfermidades relacionadas co cerebro teñen suficiente visibilidade a nivel social?
Penso que en neurocirurxía si son coñecidas porque hai moitos traumatismos craneoencefálicos e iso está á orde do día, o mesmo acontece co traumatismo medular, cos tumores cerebrais e coas hemorraxias cerebrais, tanto os ictus hemorráxicos como os ictus aneurismáticos. O que sucede é que un non se dá conta de que existen ata que lle ocorre algo disto. Creo que necesitamos centros de neurorehabilitación cerebral xa que no traumatismo craneoencefálico a fase aguda está moi ben atendida, os pacientes veñen ao hospital, hai UCIs, hai reanimación, hai anestesistas, neurocirurxiáns…, pero despois, cando se van para casa é cando xa necesitan moito máis apoio e, de momento, hai pouco.
A relación entre médico e paciente, que anos atrás era moi estreita á hora de establecer un diagnóstico, ¿foise perdendo co tempo?
Creo que esa relación debe manterse e penso que nese senso a medicina non está facendo as cousas ben. Estamos con e-consultas, con consultas telefónicas… e iso rompe esa relacion médico-paciente, a historia clínica segue sendo fundamental na medicina, sen embargo, como o que conta é o número de pacientes que se ven, as cifras, pois mírase a cantidade, non a calidade. Entón, si, estase rompendo esa relación e iso para min resulta terrible.
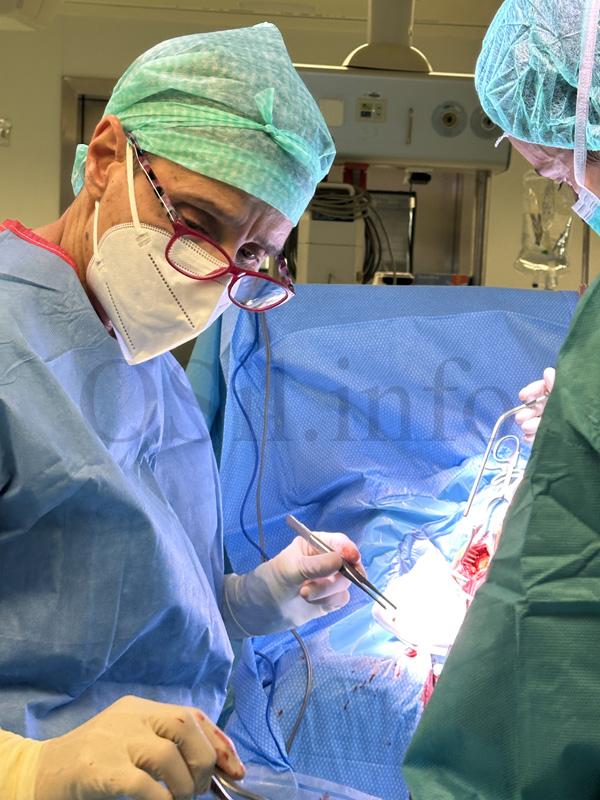
¿Como entende vostede que debe ser o trato entre médico e paciente ou cos seus familiares?
Temos que ser empáticos e comprender, pero iso debe ser mutuo, debemos entender ao paciente e á súa familia, pero tamén eles a nós. Penso que a esixencia debe ser bidireccional, mutua. Na actualidade a poboación española conta cun servizo de saúde extraordinario, dotado de multitude de recursos humanos e materiais, e o que debemos facer, entre todos, é coidar o que temos, non se pode abusar. É dicir, hai que acudir a Urxencias cando é necesario, hai que ir ao médico ou ao centro de saúde, cando fai falta, porque se imos cando queremos e sen orde, pois os recursos vanse, non hai diñeiro para todo. Trátase de facer un uso adecuado da sanidade e iso é responsabilidade da poboación, dos profesionais sanitarios e dos políticos.
Vostede tamén é formadora, ¿que se aprende preparando a outros médicos?
Todos somos médicos neurocirurxiáns e, como traballamos en diferentes ambientes e en distintos hospitais, todo o mundo aporta aos demais. Por exemplo, eu vou moito a cursos de politrauma e estou con médicos que atenden a politraumatizados, fan cousas diferentes e, moitas veces, cousas mellores, así que aprendemos todos.
Fotos: Carlos G. Hervella.
Texto: A.R.
Entrevista publicada na edición en papel do Periódico O SIL en decembro de 2024.